Cukrzyca - choroba XXI wieku. Na które objawy cukrzycy powinniśmy zwrócić uwagę?
Choroby cywilizacyjne są jednym z największych wyzwań, z którymi musi zmierzyć się współczesna medycyna. Uważa się, że odpowiadają nawet za około 80 % przedwczesnych zgonów na świecie. Jedną z najpowszechniejszych chorób, których występowanie związane jest z wysoko rozwiniętą cywilizacją jest cukrzyca. Powikłania cukrzycy nie tylko wpływają niekorzystnie na poziom życia, ale mogą również doprowadzić do przedwczesnej śmierci. Co zatem warto wiedzieć o cukrzycy?
Współczesne choroby cywilizacyjne
Mianem chorób cywilizacyjnych określa się jednostki chorobowe, których patogeneza związana jest z dobrobytem społeczeństwa. Łatwa dostępność do różnych rodzajów pożywienia, niezbilansowana dieta, używki, stres czy siedzący tryb życia - wszystkie te czynniki mogą prowadzić do rozwoju przewlekłego stanu chorobowego. W Polsce wśród najczęściej występujących chorób cywilizacyjnych możemy wyróżnić m.in. nadciśnienie tętnicze, choroba niedokrwienna serca, zaburzenia masy ciała, nowotwory, alergie czy choroby natury psychicznej. W tym artykule jednak przedmiotem skupienia jest inne powszechne schorzenie - cukrzyca.
Cukrzyca to rodzaj schorzenia metabolicznego, w wyniku którego stężenie glukozy we krwi ulega podwyższeniu. Przyczyna tego stanu może być różna w zależności od typu cukrzycy. Szacuje się, że na chorobę w Polsce choruje obecnie około 2,9 miliona osób. Niestety są to dane dotyczące tylko zdiagnozowanych pacjentów. Rzeczywista liczba chorych może być zatem znacznie większa. Właściwe leczenie cukrzycy jest możliwe i powinno zostać podjęte zgodnie ze specjalistycznymi zaleceniami. Przewlekle niekontrolowana cukrzyca może bowiem prowadzić do utraty zdrowia, a powikłania cukrzycy wiążą się z zaburzeniami przemiany materii oraz upośledzoną pracą narządów wewnętrznych.
Objawy cukrzycy - czy obserwujesz je u siebie?
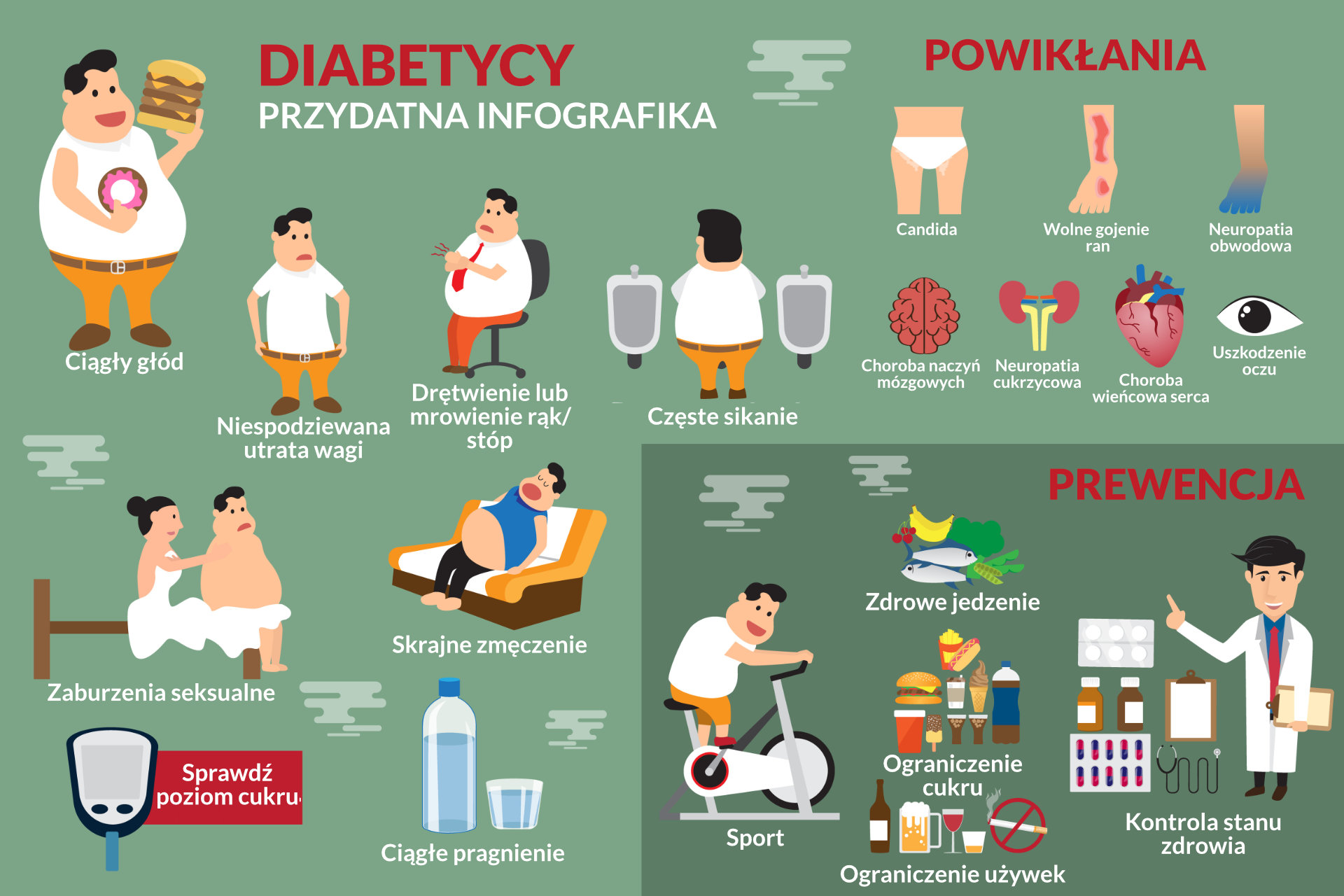
Cukrzyca potrafi rozwijać się przez długi czas dlatego początkowe objawy mogą być przez nas bagatelizowane. Przychodzi jednak moment, kiedy objawy cukrzycy coraz bardziej wpływają na codzienne funkcjonowanie. Wśród najbardziej powszechnych objawów cukrzycy typu 1 oraz cukrzycy typu 2 wyróżnia się:
- częste oddawanie moczu (zbyt wysokie stężenie cukru we krwi prowadzi do wzmożonego wydalania moczu, ponieważ organizm próbuje w ten sposób wyrównać poziom glukozy)
- wzmożony apetyt (polifagia) nawet pomimo przyjęcia posiłku (w przypadku cukrzycy typu 1 dodatkowo powiązana z polifagią jest utrata masy ciała, a w przypadku cukrzycy typu 2 odwrotnie - dochodzi do wzrostu masy ciała
- wzmożone pragnienie, które dodatkowo pogłębia częste oddawanie moczu
- uczucie ciągłego zmęczenia i osłabienie niemożność koncentracji oraz upośledzenie zdolności poznawczych.
Te objawy hiperglikemii należą do pierwszych, które mogą nasuwać nam podejrzenie cukrzycy. W tym wypadku powinniśmy niezwłocznie zasięgnąć opinii lekarza, ponieważ nieleczona cukrzyca może wraz z upływem czasu doprowadzić do groźnych powikłań zdrowotnych.
Cukrzyca - diagnostyka i rozpoznanie
Wymienione wyżej objawy, choć dość charakterystyczne dla cukrzycy nie pozwalają nam z całą pewnością na stwierdzenie tej choroby. By to zrobić należy wykonać odpowiednie czynności diagnostyczne. Główną osią tej diagnostyki jest badanie poziomu cukru we krwi. W tym momencie warto zaznaczyć, że nawet u osób zdrowych warto wykonywać to badanie w regularnych odstępach czasowych np. co rok. Podwyższony poziom glukozy we krwi jest wskaźnikiem cukrzycy. Jakie są zatem jego prawidłowe wartości?
Prawidłowe wartości stężenia cukru we krwi
Poziom cukru we krwi określany jest również jako glikemia. W przypadku gdy stężenie glukozy utrzymuje się poniżej normy możemy mówić o hipoglikemii, natomiast hiperglikemia to stan kiedy poziom glukozy jest za wysoki. Stężenie tej substancji określane jest w jednostkach jak mg/dl oraz mmol/l. W tym artykule będziemy posługiwać się tą pierwszą miarą. Uważa się, że prawidłowy poziom cukru we krwi odpowiada wartościom 60-99 mg/dl. Warto jednak dodać, że jest to poziom dla badania wykonywanego na czczo (pomiar powinien być wykonywany najlepiej rano i przynajmniej od 12-14 godzin po posiłku).
Test doustnego obciążenia glukozą- czym jest?
OGTT (Oral Glucose Tolerance Test) to inaczej doustny test obciążenia glukozą. Jest to dodatkowe badanie w przebiegu diagnostyki cukrzycy, które pozwala zwiększyć jej dokładność. Na czym polega test doustnego obciążenia glukozą? Nieco zdradza już jego nazwa - w przebiegu badania OGTT pacjent przystępuje do testu na czczo. Najpierw zostaje pobrana bazowa próbka krwi. Następnie badany spożywa doustnie 75 g glukozy. Kolejna część badania jest dość żmudna - należy przez 2 godziny pozostawać w spoczynku - warto zatem w tym wypadku wyposażyć się w książkę lub czasopismo. Podczas tych 120 minut pacjent nie może również spożywać innych posiłków ani wykazywać nadmiernej aktywności fizycznej. Po zakończeniu wyznaczonego czasu dokonuje się drugiego pomiaru stężenia cukru we krwi. Prawidłowo wartości testu OGTT po 2 godzinach powinny oznaczać się poniżej poziomu 140 mg/dl. Poziom glukozy o wartościach 140-199 mg/dl oznacza, że pacjent zmaga się z nieprawidłową tolerancją glukozy. Z kolei przekroczenie poziomu 200 mg/dl oznacza, że najprawdopodobniejszym rozpoznaniem jest cukrzyca.
Stan przedcukrzycowy - migająca lampka ostrzegawcza
Stężenie glukozy niezgodne z fizjologicznymi wartościami nie oznacza jeszcze, że przyczyną naszego pogorszonego samopoczucia jest cukrzyca. Jeżeli wyniki naszej glikemii po pomiarze na czczo mieszczą się w przedziale 100-125 mg/dl lub w teście OGTT po 2 godzinach stężenie glukozy wynosi od 140 do 199 mg/dl możemy wtedy mówić o stanie przedcukrzycowym. Jest to pewna nieprawidłowość w funkcjonowaniu organizmu, jednak rozpoznać stan przedcukrzycowym nadal mamy jeszcze możliwość zareagowania i prewencji cukrzycowej modyfikując np. styl życia oraz nawyki żywieniowe.
Cukrzyca - zbyt wysoka wartość poziomu cukru we krwi
Zdiagnozować cukrzycę możemy zatem jeżeli wartości naszej glikemii przekraczają zarówno fizjologiczne granice jak i stan przedcukrzycowy. Klasycznie bierze się pod uwagę 3 wskaźniki:
- dwukrotne przekroczenie poziomu cukru we krwi na czczo powyżej 126 mg/dl - badanie powinno być przeprowadzane w przeciągu różnych dni lub;
- oznaczanie poziomu glukozy w teście OGTT kiedy po 120 minutach jej wartość przekracza 200 mg/dl lub;
- spontaniczny pomiar stężenia glukozy kiedy to wartość ta przekracza 200 mg/dl.
Kiedy otrzymane wyniki badań są niepokojące należy jak najszybciej podjąć działania by leczyć cukrzycę. Lekarzem, który prowadzi terapię cukrzycy jest specjalista diabetolog.
Cukrzycy cukrzyca nierówna
Przyczyny cukrzycy mogą być różne, a sama choroba dzieli się na kilka różnych odmian. Najczęściej występującą jest cukrzyca typu 2 zwana również insulinoniezależną, która występuje u około 80 % chorych. W jej przebiegu działanie insuliny osłabione jest przez niedostateczną produkcję hormonu oraz przede wszystkim insulinooporność - niewrażliwość komórek na insulinę, powodujące podwyższony poziom cukru we krwi. Warto dodać, że insulina jest hormonem produkowanym przez komórki beta trzustki, a jedną z jej ról jest udział w transporcie cukrów pomiędzy układem krwionośnym, a komórkami. Przed cukrzycą typu 2 możemy chronić się dbając o prawidłową masę ciała, dietę oraz wysiłek fizyczny. Samo leczenie cukrzycy typu 2 odbywa się początkowo z pomocą dietetyka, diety cukrzycowej oraz leków doustnych. W późniejszym okresie choroby może być jednak konieczne podawanie insuliny.
Cukrzyca insulinozależna
Cukrzyca typu 1 (insulinozależna) dotyka odpowiednio mniejszej populacji pacjentów. Charakterystyczny dla niej jest jednak młody wiek chorych, jako że cukrzyca insulinozależna dotyka najczęściej dzieci oraz nastolatków. Na skutek procesów o podłożu autoimmunologicznym dochodzi do zniszczenia komórek trzustki odpowiedzialnych za wydzielanie insuliny. Skutek braku działania insuliny jest łatwy do przewidzenia - poziom cukru we krwi zwiększa się ponad normę. Z kolei miernikiem niedostatecznego stężenia we krwi jest obniżony poziom peptydu C w surowicy. Jest to białko będące produktem ubocznym powstałym w procesie produkcji insuliny. W odróżnieniu od typu 2 cukrzycy cukrzyca typu. zawsze związana jest zatem z brakiem insuliny we krwi. By leczyć cukrzycę typu 1 niezbędne jest przyjmowanie insuliny podskórnie.
Cukrzyca ciężarnych - o czym powinna wiedzieć przyszła mama?
Kolejnym istotnym zaburzeniem metabolicznym jest cukrzyca ciężarnych. Co ważne cukrzyca tego typu pojawia się u zdrowych kobiet w trakcie ciąży, jednak po urodzeniu samoistnie ustępuje. Ma to związek z zaburzeniem równowagi hormonalnej w okresie rozwijania się płodu. Niestety u matek, które w okresie ciąży miały zdiagnozowaną cukrzycę ciążową w późniejszym czasie wzrasta ryzyko insulinooporności co może predysponować do rozwinięcia się cukrzycy typu 2. Cukrzyca ciężarnych powinna być objęta szczególną uwagą - powikłania cukrzycy mogą bowiem dotknąć nie tylko kobiety, ale również dziecka co objawia się m.in. przedwczesnym urodzeniem, makrosomią oraz koniecznością wykonania cesarskiego cięcia.
Choroby trzustki - kiedy przyczyna cukrzycy jest jasna
Pozostałe typy cukrzycy są hipoglikemią wtórną powstałą na skutek schorzeń genetycznych bądź też nabytych. Większość z nich związana jest z chorobami trzustki jak cukrzyca typu MODY czy cukrzyca noworodkowa. Ponadto cukrzyca wtórna spowodowana może być poprzez stosowanie niektórych leków, nieprawidłowości chromosomalne (np. zespół Downa), zakażenia czy też nowotwory.
Powikłania cukrzycowe - dlatego trzeba się leczyć!
Cukrzyca nie tylko obniża jakość codziennego życia, ale niestety może doprowadzić do upośledzonej pracy układów oraz narządów naszego organizmu. Powikłania cukrzycy ze względu na ich charakter oraz okres występowania dzieli się na wczesne (ostre) oraz późne (przewlekłe). Wśród ostrych wyróżnia się:
1) Kwasica ketonowa - na skutek wzmożonego rozkładu tłuszczów dochodzi do powstawania w organizmie ciał ketonowych, które zakwaszają go przenikając do naczyń. Kwasica ketonowa najczęściej rozwija się u chorych z cukrzycą typu 1, a jej powodem może być źle dobrana dawka insuliny lub pominięcie dawki. W rozwoju kwasicy ketonowej może dojść nawet do stanu zagrożenia życia na skutek odwodnienia i wstrząsu.
2) kwasica hiperosmotyczna - stan zdecydowanie rzadszy i grożący najczęściej starszym osobom zmagającym się z cukrzycą typu 2. Na skutek podwyższonego poziomu cukru we krwi dochodzi do nadmiernej utraty wody wraz z moczem co prowadzi do odwodnienia chorego. Postępujące zaburzenia równowagi elektrolitowej prowadzą z kolei do zaburzeń świadomości, a nawet śpiączki.
3) hipoglikemia - w przebiegu cukrzycy może być spowodowane także poprzez nieprawidłowe dostosowanie wymaganych dawek insuliny. Ryzyko zwiększa również niedobór glukozy spowodowany zbyt skromnym posiłkiem czy też wysiłkiem fizycznym. Do objawów hipoglikemii należą głód, dreszcze, nadmierna potliwość oraz kołatania serca.
Przewlekłe powikłania cukrzycy związane są natomiast z długotrwałym procesem chorobowym. Ryzyko zachorowania zwiększa się, jeżeli choroba nie jest prawidłowo kontrolowana. Późne powikłania cukrzycy to m.in. retinopatia cukrzycowa, zaburzenia pracy nerek, a także liczne neuropatie . Schorzeniami w wyniku przewlekłej cukrzycy są również choroby układu sercowo-naczyniowego i to właśnie one odpowiadają za lwią część przedwczesnych zgonów. Mowa o chorobie niedokrwiennej serca oraz zwiększonym ryzyku udarze mózgu. Znane późne powikłanie to również stopa cukrzycowa, której konsekwencją mogą być owrzodzenia, a nawet utrata stopy na skutek amputacji.
Leczenie cukrzycy - podstawowe zasady
W leczeniu cukrzycy możemy uwzględnić sytuacje wymagające zastosowania insuliny, oraz takie stany, kiedy objawy cukrzycy znoszone są poprzez stosowanie leków doustnych oraz modyfikację stylu życia. Przyjmowanie insuliny (insulinoterapia) niezbędne jest wśród chorych na cukrzycę typu 1, ale może być zalecane także osobom z typem 2 cukrzycy oraz cukrzycą ciążową. Wydzielanie insuliny w organizmie związane jest z pewnym naturalnym rytmem biologicznym, dlatego również egzogenne dostarczanie tego hormonu jest dość złożone. Wśród insulin wyróżnia się zatem odpowiednie analogi o różnym czasie działania i różnym wpływie na procesy metaboliczne. Dzięki temu możliwe jest odwzorowanie fizjologicznych fluktuacji poziomu insuliny. Insulina nadal podawana jest najczęściej podskórnie za pomocą wstrzykiwacza, jednak w ostatnim czasie wprowadzane są jej preparaty także w postaci aerozolu.
Leczenie cukrzycy typu 2
Cukrzyca nieinsulinozależna w większości leczona jest poprzez stosowane doustne leki przeciwcukrzycowe oraz modyfikację szkodliwych nawyków żywieniowych. Szczególnie istotna jest utrata masy ciała w przypadku nadwagi oraz rezygnacja z używek. Kontrola efektów leczenia cukrzycy typu 2 odbywa się w oparciu o wartości laboratoryjne hemoglobiny glikowanej (HbA). Jest to wygodny wskaźnik długotrwałego poziomu cukru we krwi opierający się o reakcje cząsteczek glukozy z hemoglobiną (związkiem na powierzchni czerwonych krwinek umożliwiającym przenoszenie przez nie tlenu). Dodatkowo parametr HbA oznaczany jest co około 3-6 miesięcy co zwiększa komfort pacjenta.
Metformina - sprzymierzeniec cukrzyka
Doustne leki przeciwcukrzycowe obejmują wiele różnych grup farmaceutyków, jednak najważniejszym jest metformina. Jest to lek, którego odkrycie zmieniło sposób leczenia cukrzycy poprawiając dobrostan wielu chorych. Na skutek wielu zachodzących jednocześnie procesów (m.in. poprawa wrażliwości komórek na insulinę, zmniejszone wchłanianie glukozy) metformina prowadzi do obniżenia stężenia cukru we krwi. Ponadto ma korzystny wpływ na parametry profilu lipidowego oraz wspomaga utratę masy ciała. Jest zatem lekiem szczególnie zalecanym chorym na cukrzycę typu 2 z towarzyszącą otyłością. Metformina zmniejsza ponadto ryzyko powstania powikłań cukrzycowych. Leczenie cukrzycy metforminą oparte jest o indywidualne dawkowanie leku na podstawie badanych wartości stężenia glukozy w krwi pacjenta.
Dieta cukrzycowa
Cukrzyca to choroba, której leczenie polega na stosowaniu odpowiedniej diety. Jadłospis dobrany do potrzeb cukrzyka był szczególnie ważny w czasach przed odkryciem oraz zsyntetyzowaniem egzogennej insuliny. Zasady diety cukrzycowej obejmują kilka ważnych punktów. Przede wszystkim należy zadbać, by zamiast niewielu posiłków o dużej objętości spożywać kilka mniejszych dań w ciągu dnia. Uchroni to organizm przed zbyt nagłymi skokami poziomu cukru. Kluczowym parametrem w trakcie doboru produktów jest indeks glikemiczny - oznacza on jak szybko spożywany przez nas produkt zostaje przetrawiony, a tym samym jak wpływa na zmiany wartości stężenia glukozy we krwi. Osoby chorujące na cukrzycę powinny opierać dietę o produkty charakteryzujące się niskim indeksem glikemicznym. Należą do nich m.in. pieczywo wieloziarniste i razowe, płatki owsiane, żywność bogata w błonnik jak niektóre warzywa, oraz chude mięso. Dobrym źródłem tłuszczów dla cukrzyka mogą być orzechy i oleje pochodzenia roślinnego. Dieta cukrzycowa obejmuje również eliminację niewskazanych produktów. W pierwszej kolejności warto zrezygnować z jedzenia dosładzanego, przetworzonego oraz o wysokim IG. Cukrzyca szczególnie źle znosi słodkie napoje, dosładzane jogurty, tłuste smażone dania oraz alkohol. Przykłady zbilansowanej diety cukrzycowej można łatwo znaleźć w internecie, choć w przypadku niektórych osób pomocna może być wizyta u dietetyka, który pomoże zaplanować żywienie.
Podwyższony poziom cukru - kontrola w domu
Zarówno cukrzyca typu 1 jak i typu 2 to choroby, które wymagają stałej kontroli. Odbywa się ona przede wszystkim w warunkach domowych. Najważniejszym urządzeniem wspomagającym leczenie cukrzycy jest glukometr. Urządzenie to bada stężenie cukru we krwi kapilarnej (włośniczkowej) dając szybki i wiarygodny wynik. By korzystać z glukometru najczęściej wymagany jest również zestaw specjalnych pasków diagnostycznych. Ceny tego urządzenia wahają się w granicach od kilkudziesięciu do kilkuset złotych. Dokonując regularnych pomiarów możliwe jest prowadzenie dzienniczka np. w pamięci wewnętrznej glukometru co pozwoli na retrospektywne wejrzenie w przebieg choroby i ułatwi planowanie dalszego leczenia przez lekarza.
Rozpoznanie cukrzycy - to nie wyrok!
Ryzyko wystąpienia cukrzycy oraz jej powikłań możemy zmniejszyć odpowiednio wcześnie dbając o zdrowe nawyki oraz prowadząc działania profilaktyczne. W przypadku wystąpienia podejrzeń co do naszego stanu zdrowia równie ważna jest szybka diagnostyka oraz rozpoznanie. Na szczęście w dzisiejszych czasach diagnoza cukrzycy nie oznacza już trwałego pogorszenia komfortu życia, a chorzy z dobrze prowadzoną chorobą dożywają sędziwego wieku. Prowadźmy zatem zdrowy tryb życia oraz badajmy się regularnie.














Zostaw komentarz